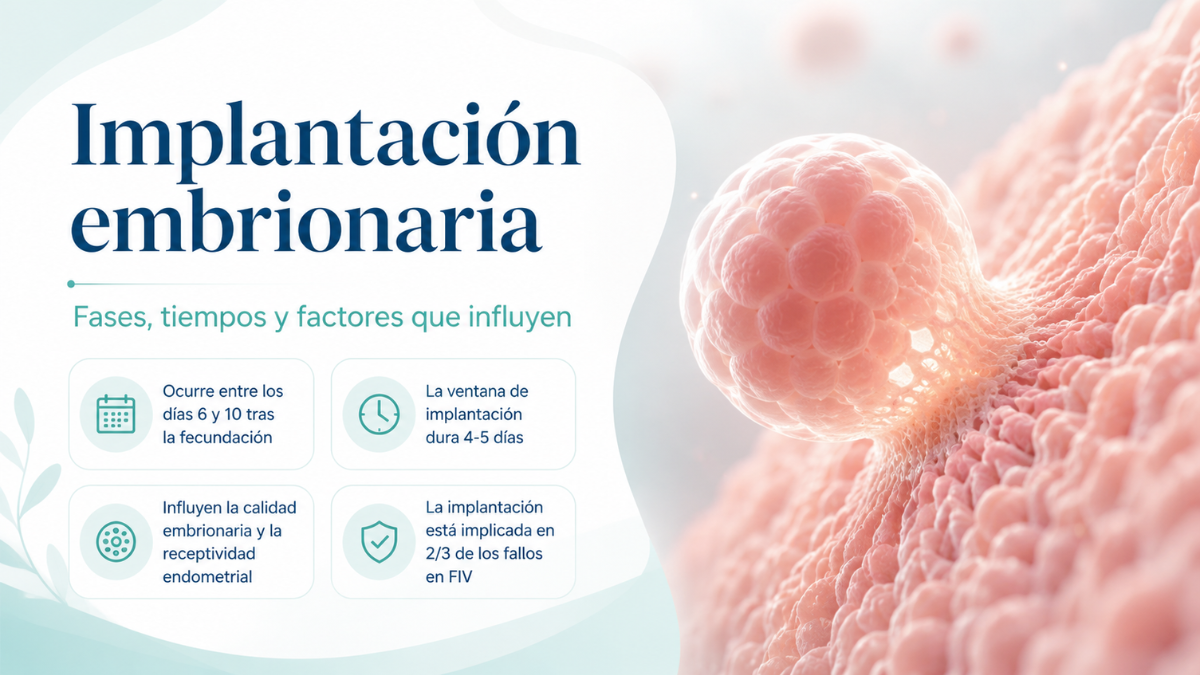
La implantación embrionaria es uno de los procesos biológicos más fascinantes y precisos de la reproducción humana. Tras la fecundación, el embrión recorre un camino exquisitamente coordinado hasta anclarse en el endometrio materno y dar inicio al embarazo. Sin embargo, no siempre ocurre con éxito.
Para mujeres que están en proceso de fecundación in vitro (FIV) o inseminación asistida, entender este proceso ayuda a comprender por qué algunos ciclos son exitosos y otros no. La ciencia ha avanzado mucho en las últimas décadas, identificando factores hormonales, nutricionales y de estilo de vida que influyen en este momento crítico.
En este artículo, basado en evidencia científica revisada por pares, te explicamos qué es la implantación embrionaria, sus fases, qué es la ventana de implantación y qué dice la investigación sobre los factores que influyen en su éxito.
¿Qué es la implantación embrionaria?
La implantación embrionaria es el proceso biológico por el cual el embrión, tras su desarrollo inicial en estado de blastocisto, se adhiere al endometrio (la capa interna del útero) y se incorpora a él para establecer el embarazo. Este proceso suele ocurrir entre los 6 y 10 días posteriores a la fecundación.
Para que la implantación se produzca con éxito, se necesitan tres elementos coordinados:
- Un embrión sano y competente, capaz de alcanzar el estadio de blastocisto.
- Un endometrio receptivo, en su momento óptimo para acoger al embrión.
- Un diálogo molecular sincronizado entre ambos, mediado por hormonas, citoquinas y factores de crecimiento.
Investigaciones publicadas en Scientific Reports (2025) describen esta relación como la metáfora de la «semilla y la tierra»: ni la mejor semilla puede germinar en suelo no preparado, ni el mejor suelo da fruto sin semilla viable.
Las 3 fases de la implantación embrionaria
La implantación es un proceso secuencial que se desarrolla en tres fases bien definidas, según describe la literatura científica especializada.
Fase 1: Aposición
En esta primera fase, el blastocisto (embrión en estadio temprano de unas 100-200 células) se acerca al epitelio del endometrio y queda situado en posición adecuada. Es un contacto inicial, todavía reversible. Las microvellosidades del trofoblasto embrionario interactúan con las pinópodos endometriales.
Fase 2: Adhesión
Aquí se establece una unión más firme entre el embrión y la pared del útero. Intervienen moléculas de adhesión específicas como las integrinas αVβ3, la L-selectina y diversas moléculas de matriz extracelular. Esta fase activa los procesos bioquímicos que preparan al endometrio para acoger al embrión.
Fase 3: Invasión
El trofoblasto (la capa externa del embrión) penetra el endometrio y establece contacto con los vasos sanguíneos maternos. Es el inicio de la formación de la placenta. A partir de aquí comienza la producción de hCG (gonadotropina coriónica humana), la hormona del embarazo que detectan los test caseros.
La ventana de implantación: un momento crítico
La ventana de implantación (Window of Implantation, WOI en inglés) es el breve período durante el cual el endometrio se encuentra biológicamente preparado para recibir al embrión. Según la investigación publicada en la revista Nature, en un ciclo natural esta ventana suele ocurrir entre los días 19 y 23 del ciclo menstrual, aproximadamente 5-7 días después de la ovulación.
En tratamientos de FIV, esta ventana se sincroniza con la administración de progesterona y otros tratamientos hormonales. Si la transferencia embrionaria se realiza fuera de este momento óptimo, incluso un embrión de buena calidad puede no implantarse.
Datos relevantes sobre la ventana de implantación
- La implantación es responsable de aproximadamente 2/3 de los fallos en FIV, según estudios publicados.
- Se estima que 3 de cada 10 mujeres sometidas a FIV presentan una ventana de implantación «desplazada», lo que puede llevar a fallos repetidos.
- Existen pruebas diagnósticas como el test ERA (Endometrial Receptivity Array) que analizan la expresión de más de 248 genes del endometrio para identificar el momento óptimo personalizado.
- El grosor endometrial óptimo se sitúa entre los 7-14 mm en el momento de la transferencia, según consenso clínico.
Factores que influyen en la implantación embrionaria
La ciencia ha identificado múltiples factores que pueden facilitar o dificultar el éxito de la implantación. Es importante destacar que no existen «garantías»: la implantación depende de un equilibrio complejo. A continuación, los factores más estudiados.
Edad materna
La edad es probablemente el factor más determinante. La calidad ovocitaria disminuye con la edad, aumentando la proporción de embriones con anomalías cromosómicas que no logran implantarse. Esta es una variable biológica que no se puede modificar, pero sí compensar con tratamientos personalizados.
Receptividad endometrial
Como hemos visto, el endometrio debe estar en su ventana receptiva. Factores que pueden afectar la receptividad incluyen:
- Grosor endometrial inadecuado (demasiado fino o demasiado grueso).
- Equilibrio hormonal entre estrógenos y progesterona.
- Inflamación uterina (endometritis crónica).
- Adherencias o pólipos que distorsionan la cavidad.
Calidad embrionaria
Un embrión con anomalías cromosómicas (aneuploidías) tiene menor probabilidad de implantarse. Por eso, en algunos casos, se realiza un estudio genético preimplantacional (PGT-A) antes de la transferencia.
Nutrición y micronutrientes
Aquí es donde la preparación preconcepcional entra en juego. La investigación científica ha identificado varios micronutrientes con un papel demostrado en la fertilidad femenina.

Folato (ácido fólico)
El folato es probablemente el micronutriente más estudiado en relación con la fertilidad y la implantación. Según una revisión publicada en Reproductive Biomedicine Online, las mujeres que toman suplementos de folato antes de la concepción presentan:
- Mejor calidad ovocitaria.
- Optimización de la vía de homocisteína en el líquido folicular.
- Mayor probabilidad de embarazo en ciclos de FIV.
Un estudio prospectivo citado por el Centro de Fertilidad y Endocrinología halló que dosis superiores a 800 µg/día de folato se asociaron con mayor probabilidad de nacimientos vivos, mayor tasa de fertilización y mejor supervivencia embrionaria.
Es importante destacar que hasta un 50% de las mujeres presenta variantes genéticas en el gen MTHFR que dificultan la conversión del ácido fólico tradicional a su forma activa. Para estas mujeres, los suplementos con 5-metiltetrahidrofolato (5-MTHF), también conocido como folato activo o Quatrefolic®, pueden ser más eficientes.
Vitamina D
Los receptores de vitamina D se encuentran ampliamente distribuidos en los tejidos reproductivos. Investigaciones recientes señalan que niveles adecuados de vitamina D se asocian con:
- Mayor grosor endometrial.
- Mejor regulación hormonal.
- Mejor receptividad del endometrio.
Otras vitaminas y minerales relevantes
La revisión publicada en Women’s Health destaca el papel del zinc (síntesis de ADN, división celular), las vitaminas B6 y B12 (necesarias para el metabolismo del folato), el selenio (función luteal) y los antioxidantes como la vitamina E (protección frente al estrés oxidativo).
Estilo de vida
La evidencia es clara en estos puntos:
- Tabaquismo: reduce significativamente la fertilidad y la implantación.
- Alcohol: incluso en cantidades moderadas, afecta a la calidad ovocitaria.
- Estrés crónico: altera el eje hipotálamo-hipófisis-ovario.
- Sobrepeso y bajo peso: ambos extremos afectan a la receptividad endometrial.
- Sedentarismo: el ejercicio moderado se asocia con mejor receptividad.
Preparación nutricional preconcepcional
Los profesionales sanitarios suelen recomendar iniciar la preparación nutricional al menos 1-3 meses antes de la búsqueda del embarazo. Esto se debe a que los óvulos maduran durante aproximadamente 90 días antes de la ovulación, por lo que su calidad refleja el estado nutricional de los meses previos.

Recomendaciones generales
- Dieta mediterránea, rica en verduras de hoja verde, legumbres, pescado azul y aceite de oliva.
- Suplementación con ácido fólico (mínimo 400 µg/día, hasta 800 µg/día en casos específicos), preferiblemente en forma activa si hay variantes MTHFR.
- Evitar tóxicos: tabaco, alcohol, drogas, exposición a disruptores endocrinos.
- Mantener un peso saludable.
- Controlar el estrés mediante técnicas como yoga, mindfulness o terapia.
Complementos alimenticios específicos
Existen complementos formulados específicamente para esta etapa. Un ejemplo es Fertybiotic Receptive con Quatrefolic, complemento alimenticio de Fertypharm que combina:
- Quatrefolic® (folato en forma activa).
- L-arginina (aminoácido).
- Vitaminas D y E.
- Probióticos novaFert® para una microbiota equilibrada.
⚠️ Importante: cualquier suplemento nutricional debe valorarse con tu profesional sanitario. Los complementos alimenticios no son medicamentos y no deben utilizarse como sustituto de una dieta variada y equilibrada ni de un tratamiento médico.
¿Cuándo consultar con un especialista?
Si llevas más de 12 meses intentando concebir sin éxito (o 6 meses si tienes más de 35 años), es recomendable consultar con un especialista en medicina reproductiva. Si ya estás en proceso de FIV y has experimentado fallos repetidos de implantación (RIF), es importante que tu equipo médico valore:
- Estudio del endometrio (incluido test ERA si procede).
- Análisis hormonal completo.
- Cariotipo de la pareja.
- Estudio inmunológico y de trombofilia.
- Histeroscopia diagnóstica si hay sospecha de anomalías uterinas.
Preguntas frecuentes sobre implantación embrionaria
¿Cuándo se produce exactamente la implantación?
La implantación se produce entre los 6 y 10 días posteriores a la fecundación. En ciclos naturales, esto coincide aproximadamente con los días 19-23 del ciclo menstrual. En ciclos de FIV, la transferencia se programa para sincronizarla con la ventana de implantación.
¿Se notan síntomas de implantación?
La mayoría de las mujeres no notan síntomas durante la implantación. Algunas pueden experimentar un ligero sangrado (sangrado de implantación), leves molestias abdominales o ningún síntoma en absoluto. La ausencia de síntomas no significa que no haya implantación.
¿Cuántos intentos de FIV son normales antes de conseguir embarazo?
Las tasas varían según la edad y otros factores. En general, las clínicas reportan tasas acumuladas de embarazo del 60-80% tras 3 ciclos en mujeres menores de 35 años con embriones de buena calidad. Tras varios ciclos fallidos, es recomendable investigar posibles causas de fallo de implantación.
¿El ácido fólico mejora la implantación?
La evidencia científica respalda que niveles adecuados de folato son importantes para la calidad ovocitaria y el desarrollo embrionario temprano. Sin embargo, el folato por sí solo no «garantiza» la implantación. Es un factor más dentro de una preparación integral. Consulta con tu profesional sanitario qué dosis y forma de folato es la más adecuada para ti.
¿Cuánto tiempo antes de la FIV debo empezar a tomar suplementos?
Los profesionales suelen recomendar iniciar la suplementación al menos 3 meses antes del ciclo de FIV. Este tiempo coincide con el ciclo de maduración ovocitaria. La decisión final sobre qué suplementos tomar y en qué dosis debe valorarse con tu equipo médico.
¿Qué es el test ERA?
El test ERA (Endometrial Receptivity Array) es una prueba molecular que analiza la expresión de 238 genes del endometrio para identificar con precisión la ventana de implantación personalizada. Se recomienda especialmente en mujeres con fallos de implantación repetidos.
Conclusión
La implantación embrionaria es un proceso biológico complejo que depende de múltiples factores: la calidad del embrión, la receptividad del endometrio, el momento exacto del ciclo, las hormonas, la nutrición y el estilo de vida. Aunque no podemos controlar todos los factores (especialmente los genéticos y la edad), sí podemos optimizar aquellos que están en nuestras manos.
Una preparación preconcepcional adecuada, basada en evidencia científica, puede ayudar a crear las mejores condiciones nutricionales. Pero recuerda: cada caso es único y debe ser valorado por profesionales sanitarios.
En Parafarmababy trabajamos con complementos alimenticios de laboratorios líderes en fertilidad, como Fertypharm, y te ofrecemos asesoramiento farmacéutico gratuito especializado. Si tienes dudas sobre la preparación preconcepcional, contacta con nuestra consulta farmacéutica gratuita. Para nosotros, ningún caso es demasiado pequeño ni demasiado complicado.
Fuentes científicas
- Scientific Reports (Nature, 2025) — The study on the clinical efficacy of endometrial receptivity analysis.
- PubMed Central (2024) — The effect of folic acid supplementation and folate deficiency on embryo implantation.
- Reproductive Biomedicine Online (2014) — Folic acid supplementation and IVF pregnancy outcome in women with unexplained infertility.
- Women’s Health (Sage Journals, 2019) — The Impact of Preconceptional Multiple-Micronutrient Supplementation on Female Fertility.
- PMC NCBI (2014) — Dietary Folate and Reproductive Success Among Women Undergoing Assisted Reproduction.
- PMC NCBI (2024) — A Comprehensive Review of the Endometrial Receptivity Array in Embryo Transfer.
Este artículo tiene fines exclusivamente informativos y educativos.
No constituye consejo médico ni reemplaza la consulta con un profesional sanitario cualificado. Si estás considerando tratamientos de fertilidad o suplementación, consulta siempre con tu médico, ginecólogo o farmacéutico de confianza.